Pflegetherapeutische Konzepte
Gliederung:
-
Basale Stimulation® in der Pflege
- 1. Was ist Basale Stimulation
- 2. Prinzipien der Basalen Stimulation
- 3. Basale Stimulation geht von folgenden Grundannahmen aus:
- 4. Im Folgenden werden die zentralen Ziele aufgeführt:
- 5. Wer bedarf der basal stimulierenden Pflege
- 6. Wer sind diese Menschen
- 7. Was ist Wahrnehmung
- 8. Die Stufen der Wahrnehmungsentwicklung
- 9. Wir erkennen und empfinden unser Körper durch:
- 10. Neurowissenschaftliche Hintergründe
- 11. Wahrnehmungsbereiche
- 12. Grundprinzipien der Berührung
- 13. Somatische Stimulation - Therapeutische Waschungen:
- 14. Die neurophysiologische Waschung
- Literatur (BS)
- Bobath in der Pflege
- Kinaesthetics in der Pflege
- Das Affolter Modell®
- Spiegeltherapie
Basale Stimulation® in der Pflege
1. Was ist Basale Stimulation
Basal: grundlegend, die Basis betreffend
Stimulation: Anregung
Das Konzept der Basalen Stimulation® kommt aus der Arbeit mit schwerst mehrfach behinderten Kinder und wurde Anfang der 70. er Jahre von Prof. Dr. Andreas Fröhlich (Sonderpädagoge), entwickelt. Prof. Christel Bienstein (Krankenschwester und jetzt Leiterin des Instituts für Pflegewissenschaften in Witten / Herdecke) lernte das Konzept Anfang der 80 Jahre kennen. Sie übernahm es in die Krankenpflege und entwickelte es weiter.
-
Basale Stimulation in der Pflege ist ein ganzheitliches, die Wahrnehmung und Kommunikation förderndes, pflegetherapeutisches Konzept
-
Es orientiert sich an zentralen Zielen
-
Wir machen Menschen, die an Wahrnehmungs- und Aktivitätsstörungen leiden gezielte Angebote, mit denen wir versuchen, ihre Wahrnehmungsfähigkeit, Kommunikationsfähigkeit und Bewegung und somit die persönliche Entwicklung zu fördern.
2. Prinzipien der Basalen Stimulation
-
Grundlegende Anregung/ Förderung der Sinne durch gezielte und wechselnde Angebote für Menschen mit schweren Wahrnehmungs- Aktivitätsstörungen.
-
Die basal stimulierende Pflege entwickelt sich aus der Beziehung zwischen Pflegenden und Gepflegten. Den zu betreuenden Menschen verstehen wird als gleichwertigen Partner, ganzheitlichen Menschen.
-
Diese Menschen müssen keine Vorleistungen erbringen oder Voraussetzungen erfüllen um davon profitieren zu können.
-
Die basale Stimulation holt den Menschen genau da ab, wo er sich gerade befindet.
-
Basale stimulierende Pflege arbeitet mit positiven Erinnerungsauslösern
Ziel ist es, diese Menschen in ihrer Lebenswelt verstehen zu lernen und ihnen dadurch Kommunikations- und Entwicklungsmöglichkeiten zu eröffnen.
3. Basale Stimulation geht von folgenden Grundannahmen aus:
- Der Mensch hat ein Bewusstsein solange er lebt
- Der Mensch kann sich auf elementare Empfindungen zurückziehen (Totstellreflex)
- Verschiedene Fähigkeiten sind neuronal verknüpft
- Solange der Mensch lebt, kann er auf frühere Orientierungs- und Kommunikationssysteme der pränatalen Zeit zurückgreifen
4. Im Folgenden werden die zentralen Ziele aufgeführt:
- Leben erhalten und Entwicklung erfahren
- Das eigene Leben spüren
- Sicherheit erleben und Vertrauen aufbauen
- Den eigenen Rhythmus entwickeln
- Das Leben selbst gestalten
- Die Außenwelt erfahren
- Beziehungen aufnehmen und Begegnung gestalten Sinn und Bedeutung geben und erfahren
- Autonomie und Verantwortung leben
(Bienstein /Fröhlich)
5. Wer bedarf der basal stimulierenden Pflege
Beispiele:
• Desorientierte, verwirrte Patienten • Patienten mit M. Alzheimer (Demenz) • Unruhige, ängstliche Patienten • Psychisch kranke Patienten • Hemiplegische Patienten • Bettlägerige Patienten • Bewusstlose, sedierte Patienten • Beatmete Patienten • Menschen im Wachkoma • Sterbende Patienten • Förderung von Frühgeborene
Begleitung durch alle Phasen des Lebens und Förderung im Hier und Jetzt
6. Wer sind diese Menschen
Es sind Personen mit unterschiedlichen Biografien, sozialen Kontakten und persönlichen Zukunftsplanungen aus denen sie plötzlich oder langsam hinausgenommen werden.
Diese Menschen ist gemeinsam, dass sie:
- Möglicherweise körperliche Nähe brauchen, um andere Menschen wahrnehmen zu können
- Menschen brauchen, die sie auch ohne Sprache verstehen und sich auf ihre Ausdruckmöglichkeiten einstellen
- Menschen brauchen, die ihnen die Umwelt verständlich nahe bringen
- Menschen brauchen, die ihnen die Fortbewegung und Lageveränderung nachvollziehbar ermöglichen
- Menschen brauchen, die sie zuverlässig versorgen und kompetent pflegen
7. Was ist Wahrnehmung
Definition nach Prof. Fröhlich Wahrnehmung ist die sinngebende Verarbeitung innerer und äußerer Reize unter Einbezug von Erfahrung, Lernen und Empfindung.
Auf der Wahrnehmung beruhen Denken und Fühlen, unser Verständnis für uns selbst und unser Körper, aber auch unser Verhalten, unsere Kommunikation und unsere Wirklichkeit
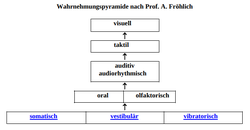
8. Die Stufen der Wahrnehmungsentwicklung
Wahrnehmungspyramide nach Prof. A. Fröhlich
Diese Bereiche ermöglicht uns schon pränatal differenzierte Wahrnehmungserfahrungen. Besonders die ersten drei Wahrnehmungsbereichen (somatischer, vestibulärer und vibratorsicher Bereich) bilden die Grundlage unseres Urvertrauens.
9. Wir erkennen und empfinden unser Körper durch:
Körperschema
Scheint veranlagt und schon im Embryonalstadium vorhanden zu sein.
Am stärksten kognitiv gespeichert, immer bewusstseinsmäßig vorhanden.
Gewisse Vorstellung des Körpers, z.B. Nase gehört ins Gesicht. Auch bei
anderen Menschen wird die Nase als solche erkannt und ihre Zuordnung
im Gesicht.
Störungen:
Begriff kann keinem Körperteil mehr zugeordnet werden.
Anweisungen, z.B. „geben Sie mir den linken Arm“ können nicht mehr
umgesetzt werden
Spezialform: Mann der seinen Frau mit einem Hut verwechselte (Sacks)
Körperbild
Ist die persönliche Form des Körperschemas, weniger kognitive, eher
visuelle Vorstellung des eigenen Körpers: „So lang sind meine Beine, so
sehe ich aus“. Das Körperbild kann sich (zeitweilig) von der Realität
unterscheiden und hinkt ihr oft nach.
Beispiel: Schwangere zwängt sich durch zu enge Gasse, hat Bild ihres
Körpers ohne dicken Bauch.
Störungen:
Hemiplegiker fehlt z.B. oft die Hälfte seines Körperbildes
Körpergefühl
Es spiegelt das momentane Körperbild: Wie spüre ich gerade meine
Beine? Wie fühle ich mich in meiner Haut?
Es ist weniger kognitiv, sondern sehr emotional. Das Körpergefühl kann
sich innerhalb von Minuten verändern. Das Körpergefühl kann
zumindest für Teile des Körpers verloren gehen.
Der Verlust des Körperbildes- oder Gefühles muss nicht für immer sein.
Es kann z.B. durch aktive, aber auch passive Bewegung oder z.B.
somatische Stimulation durch Anregung der Propriozeption
wiederkommen.
10. Neurowissenschaftliche Hintergründe
Das Gehirn kann sich nur durch die aktive Auseinandersetzung mit unserer Umwelt entwickeln und in seiner Funktionsfähigkeit erhalten bleiben. Erst die Stimulation über die Sinnesorgane verknüpft die Gehirnzellen durch das Aussprossen der Dentriten.
Lothar Pickenhain schreibt in seinem Buch „Basale Stimulation, Neurowissenschaftliche Grundlagen“:
Zwischen dem Gehirn und dem Körper bestehen ständige wechselseitige neuronale und biochemische Verbindungen. Sie haben sich auf der Grundlage des genetischen Programms in variabel angepasster Form ausgebildet und sichern die aktiven Beziehungen des Organismus zu seiner Umwelt.
Er zählt die vier Punkte von Damasio (1997) auf, die die Wechselbeziehungen zwischen Körper und Gehirn zusammenfassen:
- Fast jedes Körperteil, jeder Muskel, jedes Gelenk und jedes innere Organ kann über die peripheren Nerven Signale zum Gehirn schicken.
- Chemische Stoffe, die durch Körperaktivität erzeugt werden, können das Gehirn über den Blutkreislauf erreichen und die Funktionsweise des Gehirns entweder direkt oder durch die Aktivierung bestimmter Hirnregionen beeinflussen.
- In entgegengesetzter Richtung kann das Gehirn durch die Nerven auf alle Teile des Körpers einwirken. Träger dieser Wirkung sind das autonome und das willkürliche Nervensystem.
- Außerdem entfaltet das Gehirn seine Wirkung durch die Herstellung oder die Befehle zur Herstellung chemischer Stoffe, die in den Blutkreislauf ausgeschüttet werden.
All diese Systeme stehen in Verbindung mit unserer Umwelt, die uns Informationen über Sinnesreize vermittelt und uns damit stimuliert. Je stärker ein Neuron verästelt ist, desto mehr Verbindungen kann es mit anderen Nervenzellen eingehen, und je mehr Verknüpfungen es gibt, desto leistungsfähiger ist ein neuronales Netz. Diese Verknüpfungen können zwar durch eine Erkrankung oder Verletzung des Gehirns verloren gehen, doch verfügt das Gehirn über eine erstaunliche Plastizität; sie ist in der Kindheit sehr ausgeprägt und bildet sich mit zunehmendem Alter zurück. Bis ins hohe Alter können jedoch Funktionen bestimmter Hirnabschnitte bis zu einem gewissen Maß von anderen Hirnteilen übernommen werden. Auch die Kontaktstellen des neuronalen Netzwerkes verfallen durch zunehmendes Alter, doch mit lebenslangem Training lässt sich der natürliche Zerfall erstaunlich gut kompensieren. Das bedeutet: Ohne Wahrnehmung kein geistiges Wachstum, keine emotionale Verbindung zu unserer Umwelt und keine Bewegung.
Entwicklungspsychologisch bedingen hierbei Wahrnehmung, Bewegung und Kommunikation einander. Durch unsere Wahrnehmung haben wir gelernt uns zu bewegen und zu kommunizieren. Bewegung, Wahrnehmung und Kommunikation beeinflussen sich gegenseitig, Bewegung macht Wahrnehmung erst möglich. Umgekehrt beeinflusst unsere Kommunikation unsere Wahrnehmung und unsere Bewegung. Dadurch entwickeln wir ein bestimmtes, unverwechselbares Ich-Bild und differenzierte Vorstellungen über unseren Körper – ein Körperbild – welches uns befähigt, mit unserer Umwelt zu kommunizieren und eine eigene Geschichte zu chronologisieren (Nydahl/Bartoszek).
Das bedeutet für die Praxis, dass bei wahrnehmungsgestörten Menschen so rasch wie möglich über Sinnesreize eine Stimulation erfolgen muss, um einen Gesundheitsprozess überhaupt zu ermöglichen. Je eingeschränkter ein Mensch in seiner Wahrnehmung ist, um so mehr Hilfe benötigt er, um wieder neue Verknüpfungen im Gehirn zu bilden oder zu erhalten. Diese benötigt er auch, damit er den Kontakt zur Außenwelt nicht völlig verliert und seine Identität erhalten oder rekonstruieren kann
Wer sein Körpergefühl verliert, verliert seine Autonomie. Wer seine Autonomie verliert, verliert die Lust am Leben. Wer seine Lust am Leben verliert, verliert sein Leben“. Michael Meyer.
11. Wahrnehmungsbereiche
Somatische Stimulation
Die somatische Wahrnehmung geschieht durch die Berührung über unser größtes Organ die Haut. Ziel der somatischen Wahrnehmung ist es, dem Patienten eindeutige Informationen über sich selbst und seinen Körper zu vermitteln, das Körperbewusstsein wiederherzustellen, Wohlbefinden, Orientierung, Anregung Grenzen und Abgrenzungen und schließlich Identität erfahrbar zu machen.
Vestibuläre Stimulation
Die vestibuläre Wahrnehmung informiert uns über die Orientierung über Lage und Raum, über Bewegungsrichtung (Dreh-, Auf- und Abwärtsbewegungen) und Bewegungstempo. Es lässt uns das Gleichgewicht halten.
Vibratorische Stimulation
Das Vibrationenempfinden wird durch Schwingungen hervorgerufen, die vorwiegend von unserem Skelettsystem weitergeleitet werden Durch diese rhythmischen Empfindungen kriegen wir Informationen über Körpertiefe und Körperstabilität. Sie lassen uns tragende Teile wie Röhrenknochen, WS und Becken spüren.
Zusammenfassend kann gesagt werden, dass vibratorisches Erleben im Zusammenspiel mit unserer somatischen und vestibulären Wahrnehmung die Grundlage für unser Körper-Ich bildet.
Orale / gustatorische Stimulation
Der Mund (Lippen, Zunge) ist ein sehr sensibler Bereich und gehört zu den intimen Zonen. Mit Organen des Mundes können wir schmecken und tasten (Orientierung). Wir essen, kauen, schlucken, saugen usw. Orale Stimulation fördert die Wachheit und Konzentration Was gut schmeckt, ist individuell und biographisch bedingt.
Olfaktorische Stimulation
Düfte, Gerüche und Gefühle sind sehr eng mit einander verknüpft (limbisches System). Gerüche werden im Gehirn gespeichert und können bei erneutem Kontakt in Erinnerung gerufen werden.
Auditive Stimulation
Die auditive Wahrnehmung ist hoch differenziert; sie kann nicht ausgeschaltet werden. Bei ständiger Beschallung kann es zur Habituation kommen oder Geräusche lassen Phantasien bis zu Ängsten aufkommen.
Taktile Stimulation
Mit takil- haptischen Erfahrungen wird der eigene Körper gespürt und die Umwelt (Umgebung) erkannt. Das Spüren und Greifen fördert die Wachheit und Aufmerksamkeit und macht neugierig.
Visuelle Stimulation
Das visuelle Sinnessystem gibt uns die Möglichkeiten Farben, Formen, Helligkeit, Bewegung und Distanz zu erfassen Dadurch kriegen wir eine Vielzahl von Informationen und Anregungen.
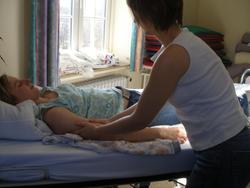
12. Grundprinzipien der Berührung
Berührungen finden in erster Linie durch unsere Hände statt. Basale Berührung ist nachvollziehbar, fördernd und dient dem Erfahrbarmachen des Körpers.
- Berührung während der Maßnahme nur durch einer Pflegeperson
- Konstanz in der Berührung erhalten, kein Unterbrechung des Kontaktes, Körperkontakt mit Händen oder eigener Körper
- Eindeutige Kontaktintensität bei Berührung → Hände sollen umformen → keine punktuellen Berührungen
- Eindeutiger flächiger Druck „Hände sollen sich den Körper anpassen, Körperform nachmodellieren
- Einen Rhythmus in der Berührung entwickeln
- Fließend in einer Richtung gehende Berührung, die Geschwindigkeit der Berührung muss dem Wahrnehmungsvermögen des Patienten angepasst sein keine abrupten, abgehackten, zerstreute Berührungen, hastige können irritieren, Abwehr auslösen
- Anfang und Ende einer Berührungsmaßnahme durch eindeutige Berührungsimpulse anzeigen. ( z.B. Initialberührung am Stamm )
- Berührung an sogenannten öffentlichen Zonen beginnen
- Erst wenn Vertauen geschaffen wurde Tabuzone einbeziehen
- Eigene Grenzen kennen
- Einstellung zum Patienten beeinflusst Berührungsqualität
"Berühren und Bewegen sind Fähigkeiten eines jeden Menschen, jeder ist dazu in der Lage. Wird diese Fähigkeit kultiviert, wird es zur Kunst und gleichzeitig mit Wissen und Erkenntnis zu professionellem Handeln." (A. Montague)
13. Somatische Stimulation - Therapeutische Waschungen:
z.B. beruhigende Waschung belebende Waschung neurophysiologische Waschung diametrale Waschung symmetrische Waschung
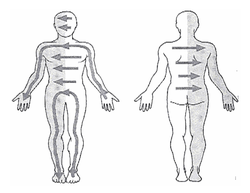
14. Die neurophysiologische Waschung
Wann ⇒ Halbseitenlähmungen ⇒ neurologische Ausfälle (z.B. Sensibilitätsstörungen, Neglect, veränderte Wahrnehmung der Körpermitte) Ziel ⇒ Wiedererwerb der Wahrnehmung der gestörten Körperhälfte und Körpermitte
Grundannahme: Empfindungen und Gefühle der weniger betroffenen Seite nachspüren und die Vorstellung auf wahrnehmungsbeeinträchtigte Seite transferieren
**Zentrale Ziele, die durch die neurophysiologische Waschung verfolgt werden: **
Das eignen Leben spüren
Menschen mit dem Verlust von Körperwahrnehmung aufgrund neurologischer Probleme bedürfen der Unterstützung, den eigenen Körper besser spüren und erfahren zu können. Das ist eine wesentliche Voraussetzung, um sich lebendig zu fühlen und als “ganz” zu erleben.
Einen eigenen Rhythmus entwickeln
Die Fähigkeit, die eigene koordinierte Bewegung verloren zu haben, zerstört die persönlichen Erfahrungen mit sich selbst. Die Einbußen des individuellen Bewegungsrhythmus, der Koordinationsfähigkeit von langsamen und schnellen Bewegungen wird als massive Beeinträchtigung und schweren Verlust empfunden. Um innere Koordination und Sicherheit wieder zu erlangen ist gezielte Hilfe nötig.
Beziehungen aufnehmen und Begegnungen gestalten
Sich in zwei Hälften geteilt zu erleben oder eine Körperhälfte verloren zu haben, bedeutet, dass die Beziehung zu sich selber nicht mehr harmonisch ist. Der alltägliche Begegnungsprozess der Hände, der Beine, der Berührung eines anderen Menschen hat sich verändert. Die Beziehung zwischen dem Körper und den Körperteilen des Patienten wieder herzustellen, kann durch o.g. pflegerische Maßnahme unterstützt werden, sodass er auch nach außen wieder Beziehung aufnehmen und sich in einem veränderten Leben neu zurecht finden kann.
Die Pflegekraft integriert die Maßnahmen der Basalen Stimulation in den Pflegealltag und hat damit die Chance, aus einer Pflegehandlung ein „therapeutisches Geschehen“ werden zu lassen.
Literatur (BS)
-
Bienstein2005,Basale Stimulation in der Pflege Die Grundlagen
-
Nydahl2020, Basale Stimulation, Neue Wege in der Intensivpflege
-
Pickenhain2000; Basale Stimulation, neurowissenschaftliche Grundlagen
Bobath in der Pflege
1. Das Bobath Konzept
Im Rahmen unserer Weiterbildung haben wir einen BIKA Grundkurs von 9 Tagen gemacht, wir wollen daher das Bobath Konzept kurz vorstellen.
Berta und Karel Bobath
Die Gründer des Bobath Konzept sind Berta und Karel Bobath. Sie wurden Anfang des 20. Jahrhunderts in Berlin geboren und kannten sich schon als Jugendliche. Beide waren jüdischer Abstammung, mussten in den 30 Jahren fliehen und arbeiteten später in England, wo sie sich wieder trafen und heirateten. Berta Bobath war Gymnastiklehrerin und später auch Physiotherapeutin. In ihren Ausbildungen setzte sich Berta Bobath besonders mit den gesunden normalen Bewegungsabläufen auseinander, die heute eine Grundlage für das Bobath Konzept sind. Außerdem lernte und lehrte sie Atemtechniken die muskuläre Verspannungen lösen konnten und ihr später in ihrem Konzept halfen den Muskeltonus bei Patienten zu beeinflussen. Karel Bobath studierte Medizin und wurde Facharzt für Neurologie, er lieferte die neurophysiologischen Erklärungen für das Konzept. Das Bobath Konzept ist ein empirisches Konzept, das aufgrund der Erfahrungen der beiden im Umgang mit Patienten entstand. Es war ihnen sehr wichtig dass sich dieses Konzept weiterentwickelt und sich immer wieder neuen Krankheitsbildern sowie neuen wissenschaftlichen Erkenntnissen anpasst.
Meine Erfahrungen mit dem Bobath-Konzep
Ich arbeite als Altenpflegerin in der Abteilung für Geriatrische Rehabilitation im Diakoniewerk München-Maxvorstadt.
Vor 2 Jahren nahm ich als externer Teilnehmer an einem zweiwöchigen Bobath-Kurs teil, der im Rahmen einer Weiterbildung für Rehabilitation stattfand. Dieser Kurs hatte einen erheblichen Einfluss auf meine Wahrnehmung und somit auch auf meinen Umgang mit den Patienten. So war es mir jetzt möglich durch Beobachten bzw. Berühren die körperliche und seelische Befindlichkeit des Patienten besser einzuschätzen, z.B. im Hinblick auf den Muskeltonus.
Das Verständnis vom Zusammenwirken sogenannter Schlüsselpunkte im menschlichen Körper wurde für mich zum Schlüssel-Erlebnis. Schlüsselpunkte sind Kontrollpunkte im menschlichen Körper: der Kopf, die Schultern, der Thorax, das Becken, die Hände und die Füße. In den Regionen dieser Kontrollpunkte befindet sich eine hohe Anzahl an Rezeptoren. Durch das Verhältnis der Schlüsselpunkte zueinander wird nicht nur der jeweilige Haltungstonus bestimmt, sondern auch der aus der Haltung resultierende Bewegungstonus. Das ZNS berechnet durch die Stellung der Schlüsselpunkte die Tonusanpassung voraus und dafür benötigte Muskelgruppen werden angespannt. Im Bereich des Kopfes befinden sich viele Rezeptoren, die Informationen an das ZNS weiterleiten. Dadurch spielt der Kopf bei einer Bewegung eine wichtige Rolle. Der Kopf wird zumeist aktiv in die Richtung gedreht in der etwas getan wird oder in die eine Bewegung eingeleitet wird, z.B. beim Aufrichten aus der Rückenlage in eine Sitzhaltung.
Es ist also möglich Menschen leichter zu bewegen wenn die Gesetzmäßigkeiten des Zusammenspiels der Schlüsselpunkte beachtet werden. Es wurde mir bewusst, wie wichtig es ist, den Muskeltonus eines Patienten zu beurteilen. Er kann Auskunft über seinen körperlichen und seelischen Zustand geben, z.B. Angespanntheit kann eine Folge von Angst sein. Weiterhin können falsche Bewegungsmuster des Patienten leichter identifiziert werden. Je nach individuellen Merkmalen eines Patienten, z.B. Proportionen, Größe und Gewicht, sowie den individuellen Bewegungsmustern gibt es verschiedene Möglichkeiten Entspannung durch Positionswechsel oder Lagerungsunterstützung herbeizuführen und falschen Bewegungsmustern entgegenzuwirken.
Neben der Sicherheit des Patienten und einer rückenschonenden Arbeitsweise steht jetzt auch bei mir der Lerneffekt des Patienten, z.B. Training der entsprechenden Muskelgruppen im Vordergrund. Der Patient wird durch die aktive Einbeziehung in diese Bewegungsabläufe gefördert, so dass Ressourcen erhalten und neue Fähigkeiten erworben werden. Die Patienten sind stärker motiviert, wenn sie bei Bewegungsübergängen aktiv mithelfen können, statt völlig passiv bewegt zu werden.
Ich habe die Erfahrung gemacht, dass auch die Angehörigen auf die Vorstellung des Bobath-Konzeptes durchweg positiv reagieren. Oft wird eine Weiterversorgung zu Hause durch Angehörige oder Präsenzkräfte übernommen, diese sind für pflegetherapeutische Hinweise sehr dankbar. Als ein praktisches Beispiel führe ich hier den „tiefen Transfer“ an. Der Transfer wird dabei in 3 Etappen von einer Sitzfläche (z.B. Rollstuhl) auf eine andere Sitzfläche (Stuhl, Bett) durchgeführt. Vor Beginn des Transfers sollte das Becken aufgerichtet werden. Danach wird der Oberkörper nach vorne bewegt, soweit bis sich die Schultern und die Knie in einer Linie befinden. Damit wird eine Gewichtsverlagerung auf die Beine erzeugt. Das Gesäß wird frei und von einer Sitzfläche zur anderen in kleinen Etappen versetzt. Die Fußzehen müssen von oben betrachtet unter den Knien korrekt platziert sein und während des Umsetzens nachkorrigiert werden. Je nach Betroffenheit des Patienten steht der Pflegende helfend bzw. beratend zur Seite und stabilisiert wenn nötig Bein oder Rumpf. Dabei muss der Patient nicht stehen oder gehen können und der Pflegende muss ihn nicht heben. Das Bobath-Konzept ist kein starres Konzept. Kreativität ist möglich, ja sogar Voraussetzung. Auf jeden Patienten darf individuell eingegangen werden und der Patient hat „das letzte Wort“. Die Reaktion des Patienten ist ein Gradmesser für den Erfolg der Anwendung der pflegerischen Tätigkeit im Rahmen des Bobath-Konzeptes. Neben einem guten theoretischen Fundament braucht der Anwender des BobathKonzeptes sehr viel Übung in der Praxis bis sich eine „gesunde“ Routine einstellt. „Nicht der Patient muss gut genug sein für die Therapie, sondern wir Therapeuten müssen gut genug sein für den Patienten!“ Berta Bobath
Nicht zuletzt die wertvollen Impulse aus dem Bobath-Kurs haben dazu geführt, dass ich jetzt eine Fachweiterbildung Rehabilitation mache.
München, 14. September 2009
Heide Janssen - Kurs: 2009 – 2011, Ort: ????
Literatur (Bobath)
Kinaesthetics in der Pflege
1. Was ist Kinaesthetics?
Kinesis = Bewegung
Aesthetics = Wahrnehmung
„Kinaesthetics ist ein erfahrungsbezogenes Lernkonzept, welches hilft, die eigene Bewegung bewusst wahrzunehmen und es als Ressource für die eigene Gesundheitsentwicklung zu nutzen“ (Asmusen, 2006, S.3)
Ziel ist es, dass die Pflegenden, die eigene Bewegung bewusst wahrnehmen. Dadurch erweitern sie ihre eigene Bewegungskompetenz. Mit diesem Wissen und der Erfahrung, sind sie dazu befähigt, die Bewegungsabläufe der Patienten zu unterstützen. Dabei können die Fähigkeiten und Ressourcen erkannt, berücksichtigt und gefördert werden. Kinaesthetics unterstützt den rehabilitativen Grundgedanken.
2. Entwicklung des Konzeptes
Anfang der 80er Jahre haben Dr. Frank Hatch und Dr. Lenny Maietta die Erkenntnisse aus der Kybernetik auf die menschliche Bewegung übertragen. Zu Beginn führten Dr. Hatch und Dr. Maietta Bewegungskurse für Eltern, Kinder und Tänzer durch. Die Erkenntnisse wurden weiterentwickelt. In Zusammenarbeit mit Suzanne Schmidt, einer Schweizer Pflegefachperson, haben sie ein Handlungskonzept für die Pflege entwickelt. Die neuesten Erkenntnisse fließen laufend in die weitere Entwicklung ein.
3. Die Einzelkonzepte
Interaktion
im Sinne von Kinaesthetics bedeutet in Beziehung treten mit mir selbst und mit anderen. Die Grundlage dafür sind die Sinne, besonders das kinaesthetische Sinnsystem, welches uns Informationen aus dem eigenen Körper liefert. Weitere Aspekte sind die so genannten Bewegungselemente: Zeit, Raum und Anstrengung. Sie beeinflussen sich gegenseitig in der eigenen Bewegung und auch in gemeinsamen pflegerischen Handlungen. Durch das Variieren der Bewegungselemente entstehen die Interaktionsformen: einseitig, Schritt für Schritt und Gleichzeitig – Gemeinsam.
Funktionale Anatomie
Kinaesthetics betrachtet die Anatomie unter dem funktionalem Aspekt und unterscheidet zwischen stabilen und instabilen Strukturen. Knochen haben eine stabile Struktur, die zum Tragen geeignet ist. Muskeln sind weicher und für Bewegung zuständig. Daraus ergibt sich die kinaesthetische Einteilung des Körpers in Massen und Zwischenräume. Im pflegerischen Miteinander gilt der Grundsatz: Massen anfassen und Zwischenräume spielen lassen. Neben der üblichen Orientierung im Raum, unterscheidet die Kinaesthetics die Orientierung im Körper. Unter diesem Blickpunkt kann Bewegung leichter angeleitet und umgesetzt werden.
Menschliche Bewegung
Die Kinaesthetics unterscheidet zwischen Beugen und Strecken sowie drehen. Wird hauptsächlich beugen und strecken genutzt, entsteht ein paralleles Bewegungsmuster, wird drehen mit beugen oder strecken kombiniert entsteht ein spiraliges Muster. Im Pflegerischen Alltag erleichtern spiralige Muster das Arbeiten, weil sie für beide Seiten weniger Anstrengung erfordern.
Anstrengung
Heben wird in pflegerischen Tätigkeiten unter dem Blickwinkel der Kinaesthetics durch ziehen und drücken ersetzt. Dabei orientiert man sich an den Eigenschaften der „Massen“.
Menschliche Funktion
Dieses Konzept, orientiert sich an der kindlichen Entwicklung. Dabei werden sieben Grundpositionen unterschieden. Einige eignen sich mehr zur Fortbewegung, andere besser um am Ort zu verweilen. Durch passende Gewichtsverlagerung können Pflegende den Patienten dabei unterstützen, sich in jeder Grundposition fort zu bewegen.
Umgebung
Umgebung, wird aus kinaesthetischer Sicht analysiert und adäquat an den Menschen und seine individuellen Fähigkeiten und Bedürfnisse angepasst, um seine Beweglichkeit und Lebensfunktionen zu fördern.
4. Wie lernen wir in der Kinaesthetics?
Kinaesthetisches Lernen geschieht durch Eigenerfahrung und Partnerarbeit. Unter dem Blickwinkel des jeweiligen Konzeptes werden die Erkenntnisse dann in praxisbezogene Tätigkeiten integriert.
5. Praxisbeispiel
Pflegealltag ist, dass Patienten im Bett Richtung Fußende rutschen und selbst nicht mehr Richtung Kopfteil hoch kommen. Pflegepraxis ist dann, mit zwei Pflegepersonen am Durchzug oder ähnliches wieder Richtung Kopf zu heben oder unter die Achseln des Patienten zu greifen und mit „Hau Ruck“ und „1-2- 3“ zu ziehen. Dabei ist die Eigenaktivität des Patienten deutlich eingeschränkt. In manchen Fällen besteht sogar Verletzungsgefahr. Das Angebot für z.B. einen geschwächten Menschen mit Pneumonie könnte sein, in Rückenlage zum Kopfende zu „gehen“. Dabei wird der Patient aufgefordert, und taktil begleitet, z.B. das rechte Bein auf zu stellen und sein Körpergewicht durch ziehen mit dem rechten Arm und drücken mit dem re Bein, auf die linke Seite zu verlagern. Unter Anleitung schiebt der Patient sich mit dem Bein einen „Schritt“ kopfwärts. Er kann dabei an den knöchernen Strukturen des Körpers (Massen) unterstützt werden.
Das Affolter Modell®
Dr. phil. Félicie Affolter studierte nach ihrer Ausbildung zur Logopädin und Gehörlosenlehrerin Psychologie, unter anderem bei Jean Piaget. 1976 gründete sie die "Stiftung Zentrum für Wahrnehmungsstörungen" und die "Sonderschule für Kinder mit Wahrnehmungsstörungen".
Mit den Erfahrungen aus ihren Studien und der praktischen Arbeit entwickelte sie Mitte der 1980er Jahre ein Entwicklungsmodell und eine gespürte Interaktionstherapie die nach ihr benannt ist.
1. Wo wird es angewendet
Es findet Anwendung bei allen Variationen der Hirnschädigung mit beispielsweise Sprach-, und Wahrnehmungsstörungen sowie bei Entwicklungsstörungen in jedem Lebensalter. In der Ergo- und Physiotherapie sowie in Rehabilitationseinrichtungen in der Pflege (24h) wird damit gearbeitet.
2. Grundannahmen des Affolter Modells
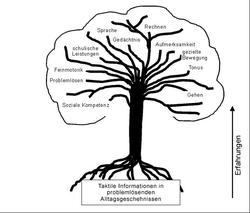
Als Menschen haben wir Erfahrungen gesammelt die uns dazu befähigen mit Gtäglich auftretenden Alltagsaktivitäten, wie das öffnen der ZGahncremetube und das Zähne putzen, umzugehen. Über unser taktil- kinästhetisches Sinnsystem lernen wir uns selbst in der Interaktion mit unserer Umgebung zu spüren. Auf diesen beiden Grundannahmen basieren unsere Fertigkeiten als Mensch (in Sprache, Gedächtnis, Motorik, Planung, Aufmerksamkeit, Konzentration und Sozialverhalten usw.).
Nach einer Schädigung setzt Affolter darauf, über das taktil- kinästhetische Sinnsystem diese Grundlagen wieder zu erarbeiten. Die Behandlung setzt an der Wurzel an, nicht am Symptom.
3. Das Wurzelmodell der Entwicklung
4. Spüren- was ist das?
Spüren ist ein multimodales System (z.B. Wahrnehmung von Spannung, Bewegung, Schmerz, Druck, Temperatur, Berührung) wofür die gesamte Körperoberfläche notwendig ist. Ohne Bewegung ist Spüren nicht möglich. Wir berühren unsere Umwelt und werden von ihr berührt. Affolter beschreibt die Information zu „WAS“ und „WO“ als eine der wichtigsten Informationen für unser zurechtfinden im Alltag (J.Söll, D. Schw. D. Pfl. 06/2007.)
5.Die Therapiemethode
Diese Therapie ermöglicht es den Patienten, praktisch und alltagsbezogen zu lernen. Bei gestörter Wahrnehmung kann der Patient durch gezieltes Führen an Händen und Körper während alltäglicher Geschehnisse das „WO“ bin ich in Bezug zur Umgebung und „WAS“ geschieht mit mir erfahren. Einfaches pflegerisches Führen nach Affolter bedeutet z.B. die linke Hand des Pflegenden liegt auf der linken Hand des Patienten, die Rechte auf der Rechten und Pflegehandlungen, wie das öffnen der Zahncreme werden gemeinsam ausgeführt. Dabei kann der Pflegende hinter dem Patienten oder seitlich von ihm stehen. Während einer Führeinheit wird dem Patienten immer wieder bewusst gemacht in welcher Position (z.B. Liegen, Sitzen) er sich befindet (Wo). Durch diese geführten Interaktionserfahrungen werden motorische, kognitive und emotionale Leistungen gefördert.
Spiegeltherapie
1. Die Idee
Prof. Ramachandran hat mit Patienten mit Phantomschmerzen Anfand der 90ér Jahre gearbeitet. Seine Idee war es, die Mißempfindungen (sensorisch und motorisch) durch spiegeln der vorhandenen gesunden Extremität zu beeinflussen. Dem Gehirn wird suggeriert, es wären zwei gesunde Extremitäten vorhanden und können bewegt und behandelt werden. Dabei kommt es zu einer stärkeren Aktivierung von wichtigen sensomotorischen Netzwerken im Gehirn.
2. Voraussetzungen
Die Patienten müssen motiviert sein und kognitiv in der Lage sich zu konzentrieren und die Aufmerksamkeit zu halten.
3. Anwendungsmöglichkeiten
- Phantomschmerz nach Amputation einer Extremität
- Nervenschmerzen wie z.B. CRPS
- Neglect
- Lähmungen nach Schlaganfall
4. Therapiebeschreibung
Ein Spiegel wird vertikal so vor den Patienten gestellt, dass die betroffene Seite verdeckt wird. Der Patient sieht im Spiegel seine gesunde Seite und wird angeleitet Bewegungen durchzuführen. Die Beobachtung der Bewegung zum Beispiel der gesunden rechten Hand wird nach einiger Zeit vom Gehirn als Bewegung der gelähmten linken Seite interpretiert. Durch diese visuelle Bewegungssuggestion wird die geschädigte Hirnhämisphäre aktiviert und reorganisiert. Daraus resultiert eine vermehrte Bewegung der gelähmten Seite.
5. Patientenaussagen
„Ich habe das Gefühl meinen Arm wieder so wie vor dem Schlaganfall bewegen zu können“
„Ich trainiere mit dem Spiegel mehr mein Gehirn als meine Muskeln“
Literatur (Spiegeltherapie)
-
A. Rothangel, Seminarunterlagen Spiegeltherapie,
-
http://www.kup.at/kup/pdf/8565.pdf am 10.07.2014